Операция Ректоцеле
Консультация, осмотр и назначение на операцию за 1 прием в день обращения
РЕКТОЦЕЛЕ
Содержание
Выпячивание передней стенки прямой кишки в сторону влагалища. Разной степени – от легкой до тяжелой. Основная причина – тяжелые травматические роды, тяжелый физический труд, ожирение, семейная предрасположенность и многое другое. Самая главная жалоба при ректоцеле — это запоры. Позывы на стул есть, но сама дефекация затруднена, появляется чувство неполного опорожнения прямой кишки, исчезает ощущение компрессии при натуживании. По мере развития заболевания появляется необходимость применения ручного пособия во время стула, длительных натуживаний, частых, неэффективных позывов к дефекации.
Узнайте, на какой день нужно записаться, чтобы пройти консультацию без очереди
 Приходит ко мне на прием молодая женщина, назовем ее Натальей. Ей 46 лет. Последние 15 лет она отмечает проблемы во время дефекации. Позывы на стул есть, но сам процесс дефекации затруднен. Приходится «искать» положение на унитазе, надавливать руками вокруг ануса и на заднюю стенку влагалища, чтобы вызвать стул. Ощущение слабой компрессии в прямой кишке и чувство неполного опорожнения.
Приходит ко мне на прием молодая женщина, назовем ее Натальей. Ей 46 лет. Последние 15 лет она отмечает проблемы во время дефекации. Позывы на стул есть, но сам процесс дефекации затруднен. Приходится «искать» положение на унитазе, надавливать руками вокруг ануса и на заднюю стенку влагалища, чтобы вызвать стул. Ощущение слабой компрессии в прямой кишке и чувство неполного опорожнения. Работа у Натальи офисная, роды были 20 и 18 лет назад, причем последние были тяжелыми, крупный плод и через какое-то время после родов стала отмечать проблемы со стулом. При осмотре у выяснилось, что передняя стенка прямой кишки и она же – задняя стенка влагалища перерастянута и во время стула каловые массы «заходят» в этот растянутый мешок, что создают проблемы собственно со стулом и пациентке приходиться, нажимая руками на промежность и влагалище как бы выдавливать каловые массы их этого мешка и направлять их в «нужное русло».
Работа у Натальи офисная, роды были 20 и 18 лет назад, причем последние были тяжелыми, крупный плод и через какое-то время после родов стала отмечать проблемы со стулом. При осмотре у выяснилось, что передняя стенка прямой кишки и она же – задняя стенка влагалища перерастянута и во время стула каловые массы «заходят» в этот растянутый мешок, что создают проблемы собственно со стулом и пациентке приходиться, нажимая руками на промежность и влагалище как бы выдавливать каловые массы их этого мешка и направлять их в «нужное русло». Установлен диагноз РЕКТОЦЕЛЕ. Случай как говорится типичный. Подтвержден рентгенологическими методами и УЗИ исследованием. Прооперировали пациентку и через 2 недели после операции она призналась, что давно не было у неё такого «легкого» стула. На самом деле операция при ректоцеле достаточно благодарная. Благодарная в том смысле, что если она проводится правильно и по показаниям, то дает отличные результаты.
Установлен диагноз РЕКТОЦЕЛЕ. Случай как говорится типичный. Подтвержден рентгенологическими методами и УЗИ исследованием. Прооперировали пациентку и через 2 недели после операции она призналась, что давно не было у неё такого «легкого» стула. На самом деле операция при ректоцеле достаточно благодарная. Благодарная в том смысле, что если она проводится правильно и по показаниям, то дает отличные результаты.
Причины возникновения ректоцеле
В основе заболевания лежит расхождение передней порции мышц, поднимающих задний проход, а также ослабление мышечного каркаса промежности и ректо-вагинальной перегородки. По сути, возникает вариант влагалищной грыжи, когда ослабленная стенка между кишкой и влагалищем вместо того, чтобы при натуживании «работать» на эвакуацию содержимого кишки, выпячивается во влагалище и как бы «подавляет» дефекацию. Несостоятельность мышц тазового дна приводит не только к вышеуказанным жалобам, но и к недержанию мочи во время напряжения (при кашле, чихании), к проблемам в сексуальной сфере у женщин, особенно во время полового акта.
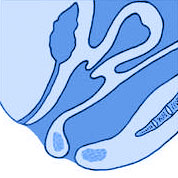
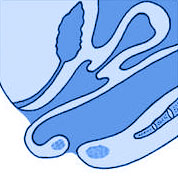
III Степени Ректоцеле
На фотографиях схематическое изображение прямой кишки, матки и влагалища при ректоцеле

и назначение лечения через 30 минут
Видео
Лечение Ректоцеле
Методы и реабилитация
На сегодняшний день большинство специалистов отказываются от использования сетчатых имплантов, особенно у женщин, живущих половой жизнью. Пластика собственными тканями как показывает опыт, дает наилучшие результаты.
При немалом объеме операция эта переносится больными сравнительно легко. Боли после операции не выраженные. Сидеть, ходить после операции можно. Обычно уже во время первого стула пациенты ощущают разницу в качестве стула. Окончательная реабилитация – 1 месяц. Половой покой 1,5 месяца. Процент рецидивов заболевания весьма небольшой.
Подход к лечению ректоцеле промежности должен быть комплексным. При наличии сопутствующей патологии (цистоцеле, стрессовое недержание мочи, геморрой, анальная трещина полипы и т.д.) желательно делать все сразу и в комплексе.
| Наименование услуги | Цена в рублях |
| Прием специалиста | |
| Прием (осмотр, консультация) врача-колопроктолога первичный | от 3000 |
| Процедуры и манипуляции в проктологии | |
| Аноскопия | 1200 |
| Ректороманоскопия | 2520 |
| Сфинктерометрия (исследование функций сфинктерного (запирательного) аппарата прямой кишки) | 3360 |
| БОС-терапия в проктологии (тренировка мышц тазового дна с контролем электромиографического датчика) | 1440 |
| Введение наножира в патологическую зону (Липофилинг) (до 10 мл) | 10000 |
| Геморрой | |
| Острый геморрой | |
| Тромбэктомия тромбированного геморроидального узла с вопаризацией с применением высоких энергий до 1 см | от 18000 |
| Малоинвазивное лечение геморроя | |
| Удаление наружного геморроидального узла, перианальной бахромки до 1см (1 элемент) | от 6600 |
| Лигирование внутреннего геморроидального узла (1 узел) | 13200 |
| Раздельная перевязка внутреннего геморроидального узла (1 узел) | 15000 |
| Лазерная вопаризация наружных геморроидальных узлов (1 категория сложности) | от 14400 |
| Операция | |
| Дезартеризация геморроидальных узлов под контролем ультразвуковой допплерографии, с мукопексией и лифтингом (HAL- RAR) | от 62000 |
| Дезартеризация геморроидальных узлов под контролем ультразвуковой допплерографии (HAL) | от 49000 |
| Удаление инородного тела прямой кишки, разрешение копростаза | |
| Удаление инородного тела прямой кишки - 1 категория сложности | от 12000 |
| Разрешение копростаза - 1 категория сложности | от 9600 |
| Лечение парапроктита, свищей прямой кишки | |
| Вскрытие парапроктит | |
| Вскрытие подкожно-подслизистого парапроктита | от 21000 |
| Радикальные операции парапроктит | |
| Иссечение подкожно-подслизистого свища прямой кишки (парапроктита), иссечение пораженной крипты и гнойного хода в просвет кишки | от 49000 |
| Радикальные операции свищ | |
| Иссечение свища в просвет кишки, криптотомия (эктомия) | от 49000 |
| Ректовагинальный свищ | |
| Иссечение ректовагинального свища, задняя перинеокольпоррафия, сфинктеролеваторопластика (1 категории сложности) | от 88000 |
| Стриктура (сужение) анального канала, слабость сфинктера заднего прохода | |
| Пролонгированное пневмобужирование для ликвидации стриктуры анального канала (авторская методика) - 1 категория сложности (1 процедура) | от 18000 |
| Хирургическая ликвидация стриктуры анального канала, промежностная проктопластика | от 58000 |
| Аносфинктеролеваторопластика при слабости сфинктера | от 71000 |
| Удаление доброкачественных новообразований в проктологии | |
| Удаление полипа анального канала диаметром до 1 см. | от 3780 |
| Трансанальное удаление полипа прямой кишки диаметром до 1 см | от 18720 |
| Кондиломы | |
| Удаление перианальной, внутрианальной кондиломы (папилломы) - 1 элемент | от 600 |
| Удаление кондилом при сочетанном уро-гинеко-проктологическом кандидоматозе | от 55000 |
| Анальная трещина | |
| Операция | |
| Лазерная вопаризация анальной трещины с дозированной циркулярной конусодивульсией (пневмодивульсией) анального сфинктера (авторская методика) | от 52000 |
| Фульгурация анальной трещины с дозированной циркулярной конусодивульсией (пневмодивульсией) анального сфинктера (авторская методика) | от 52000 |
| Иссечение анальной трещины с частичным ушиванием раны с дозированной циркулярной конусодивульсией (паневмодивульсией) анального сфинктера (авторская методика) | от 55000 |
| Малоинвазивное лечение и манипуляции | |
| Комплексное малоинвазивное лечение анальной трещины (1 категория) | от 30000 |
| Комплексное лечение длительно незаживающих послеоперационных ран анального канала и промежности (1 категории сложности) | от 36000 |
| Эпителиальный копчиковый ход | |
| Вскрытие нагноившегося эпителиального копчикового хода | от 15000 |
| Иссечение эпителиального копчикового хода - 1 категория сложности (длина хода до 2 см.) | от 40000 |
| Лазерное закрытие эпителиального копчикового хода (SiLAC) | от 55000 |
| Ректоцеле | |
| Иссечение ректоцеле с задней кольпоперинеорафией, передней леваторопластикой | от 77000 |
Заключение
Заключая следует отметить, что операция ректоцеле, выполненная ПО ПОКАЗАНИЯМ, а именно, когда есть анатомические изменения на промежности и есть соответствующие им жалобы, дает очень хорошие результаты, практически не дает осложнений.


 Ректоцеле — поможет ли операция
Ректоцеле — поможет ли операция Операция ректоцеле — как проходит?
Операция ректоцеле — как проходит? Почему бывают запоры при ректоцеле?
Почему бывают запоры при ректоцеле?